A diabetes mellitus é uma doença crônica caracterizada pelo aumento dos níveis de açúcar (glicose) no sangue, condição chamada de hiperglicemia.
Isso acontece porque o pâncreas não consegue produzir o hormônio insulina em quantidade suficiente ou porque o corpo não consegue utilizar a insulina que produz de forma eficaz.
A insulina é fundamental para a vida, pois funciona como uma “chave” que permite que a glicose dos alimentos entre nas células para ser usada como energia.
Sem ela, o açúcar permanece na corrente sanguínea, o que pode causar danos a diversos órgãos e tecidos ao longo do tempo.
Principais tipos de Diabetes
Existem diferentes formas da doença, sendo as mais comuns:
-
Diabetes Tipo 1: Geralmente diagnosticada na infância ou adolescência. É uma doença autoimune onde o sistema imunológico ataca as células do pâncreas, fazendo com que ele produza pouca ou nenhuma insulina.
-
Diabetes Tipo 2: É o tipo mais frequente (cerca de 90% dos casos) e está diretamente relacionado ao sobrepeso, sedentarismo e hábitos alimentares. Aqui, o corpo cria uma resistência à insulina.
-
Diabetes Gestacional: Ocorre durante a gravidez devido a mudanças hormonais e costuma desaparecer após o parto, mas exige cuidado para não evoluir para o Tipo 2 no futuro.
Causas e fatores de risco
Embora a genética tenha um papel importante, outros fatores influenciam o surgimento da doença:
-
Obesidade e sobrepeso: O excesso de gordura corporal dificulta a ação da insulina.
-
Sedentarismo: A falta de atividade física contribui para o acúmulo de glicose no sangue.
-
Má alimentação: Consumo excessivo de açúcares refinados, gorduras saturadas e alimentos ultraprocessados.
-
Hipertensão e colesterol alto: Estão frequentemente associados ao desenvolvimento da diabetes tipo 2.
Sintomas comuns
Muitas vezes a diabetes é silenciosa, mas os sinais de alerta incluem:
-
Sede excessiva (polidipsia).
-
Vontade frequente de urinar (poliúria), inclusive à noite.
-
Fome exagerada e perda de peso sem causa aparente.
-
Visão embaçada ou turva.
-
Cicatrização lenta de feridas e infecções frequentes (como candidíase).
-
Cansaço e fadiga constante.
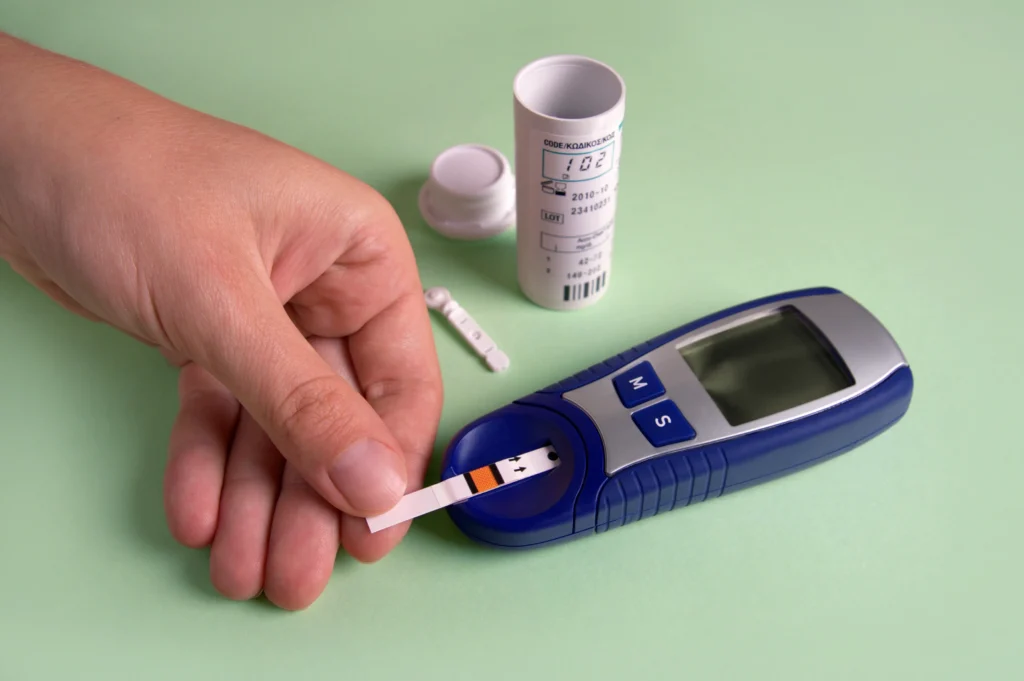
Diagnóstico e tratamento
O diagnóstico é feito através de exames de sangue simples, como a glicemia de jejum e a hemoglobina glicada.
O tratamento busca manter os níveis de glicose controlados para evitar complicações como problemas renais, cardíacos ou de visão:
-
Medicamentos e Insulina: Pacientes com Tipo 1 precisam de aplicações diárias de insulina. No Tipo 2, podem ser usados antidiabéticos orais.
-
Alimentação Equilibrada: Redução de açúcares e carboidratos simples, priorizando fibras, proteínas e gorduras boas.
-
Exercícios Físicos: Ajudam o corpo a queimar o açúcar e melhoram a sensibilidade à insulina.
-
Monitoramento: Medição regular dos níveis de glicose em casa.
Como prevenir?
Para a diabetes tipo 2, a prevenção passa obrigatoriamente por um estilo de vida saudável. Manter o peso sob controle, evitar o tabagismo, reduzir o consumo de bebidas alcoólicas e praticar atividades físicas regularmente são as melhores estratégias de proteção.
AVISO IMPORTANTE: As informações deste artigo são apenas para fins educativos e não substituem a avaliação de um médico ou outro profissional de saúde.

Publicar comentário